Инновационные методы в лечении пациентов с атрофическими рубцами постакне
Актуальность проблемы
Акне относится к наиболее часто встречающимся заболеваниям кожи. Распространенность в популяции в подростковом возрасте варьирует от 35 до 90 %. Среди лиц в возрасте до 20 лет общие показатели распространенности составляют от 50,9 % у женщин и 42,5 % у мужчин, в возрасте 20–29 лет – до 15,3 и 7,3 % в возрасте старше 50 лет. Данные по распространенности симптомокомплекса постакне в значительной степени варьируют и, по данным различных авторов, составляют от 20 до 95 % случаев.
Различают следующие типы рубцов постакне: келоидные, гипертрофические и атрофические. Атрофическое рубцевание является наиболее распространенной формой,
особенно на лице. Существуют различные формы атрофических рубцов постакне: V-образные (Icepick), M-образные (Rolling), U-образные (Boxcar).

Рисунок 1. Виды атрофических рубцов
Но так как в клинической практике, как правило, встречается сочетание перечисленных типов рубцов, дифференциальная диагностика между ними становится весьма затруднительной. Гистологически атрофические рубцы постакне представляют собой атрофию кожи и потерю коллагена, эластина и глубокой жировой клетчатки, что приводит
к нисходящему натяжению эпидермиса.
Лечение рубцов постакне включает лазерную терапию, дермабразию, пилинг, дермальные филлеры для восполнения потерянного объема для больших очагов, хирургические процедуры. Исторически для коррекции рубцов постакне используют химический пилинг для поверхностных рубцов и дермабразию для более глубоких рубцов. Нанесение трихлоруксусной кислоты (ТСА) на кожу вызывает эпидермальный клеточный некроз и некроз коллагена в сосочковом слое до верхней сетчатой дермы
в зависимости от концентрации ТСА. После пилинга TCA кожа реэпителизируется, и происходит ремоделирование кожного коллагена в течение нескольких месяцев. Эта
методика была усовершенствована для лечения атрофических рубцов постакне с использованием метода химической реконструкции кожных рубцов (CROSS), при котором используется очаговое применение высококонцентрированного ТСА (65 или 100 %). Сообщается, что метод CROSS дает высокие клинические результаты с более быстрым
временем заживления и меньшей частотой осложнений. Методы дермабразии также были усовершенствованы в отношении абразивного материала, однако они остаются
очень зависимыми от техники проведения процедуры.
Современные методы включают абляционные или неабляционные лазерные методы. Для абляционной лазерной шлифовка кожи используют CO2-лазер или эрбий: иттрий-алюминий-гранат. Эти лазеры избирательно воздействуют на водосодержащие ткани эпидермиса и дермы, стимулируя ремоделирование с образованием нового коллагена и эластина. Лазерная шлифовка очень эффективна при лечении рубцов постакне, но длительный период реабилитации и риски потенциальных осложнений значительно ограничивают ее применение, поэтому в настоящее время эти методы уступают место неабляционной или фракционной абляционной лазерной терапии, которая стимулирует ремоделирование коллагена при минимальном разрушении эпидермиса. Фракционный фототермолиз – одна из самых востребованных процедур в коррекции рубцов постакне. Метод отличается тем, что поврежденные эпидермальные компоненты вытесняются кератиноцитами на боковых полях микроскопических термальных зон и отслаиваются через несколько дней, при этом эпидермальная ткань, сохраняемая между тепловыми зонами, содержит жизнеспособные клетки, способные к быстрой реэпителизации, а роговой слой остается неповрежденным.
Первым методом, который показал, что дермальные фибробласты производят новый коллаген без повреждения эпидермиса, был импульсный лазер на красителе (PDL)
длиной волны 585 нм, который воздействует на оксигемоглобин для создания термического повреждения микрососудистой системы кожи. Новые неабляционные системы
включают неодимовый (Nd) лазер длиной волны 1 064 и 1 320 нм: YAG, 1450 нм-диоды, эрбиевый лазеры длиной волны 1 540 нм и системыс интенсивным импульсным светом. Эти методы сочетают эпидермальное охлаждение с более длинными волнами, которые проникают в дермальный слой, чтобы создать контролируемое тепловое повреждение. В исследованиях Nd: YAG-лазера длиной волны 1 064 нм для лечения атрофических рубцов у большинства пациентов наблюдалось легкое или умеренное
клиническое улучшение со значительным увеличением количества и плотности коллагеновых волокон; побочные эффекты были ограничены легкой преходящей эритемой
и повышенной чувствительностью кожи. В аналогичном исследовании, сравнивающем Nd: YAG длиной волны 1 320 нм и диодные лазерыдлиной волны 1 450 нм, было обнаружено, что оба метода были одинаково эффективными и ассоциировались с легкими или умеренными клиническими улучшениями атрофических рубцов постакне.
Целью использования дермальных филлеров в лечении атрофических рубцов постакне является восполнение объема. Как правило, используются коллаген или препараты гиалуроновой кислоты, однако эффект от процедуры сохраняется около 3–6 месяцев, что обусловливает необходимость повторных курсов. Дермальные филлеры (гидроксиапатит кальция и инъекционная PLLA) пролонгированного действия обладают преимуществом из-за стойкости эффекта.
Трансплантация аутологичного жира доказала свою эффективность при лечении рубцов постакне и обладает преимуществом полной биосовместимости. Данный метод имеет потенциал для долгосрочной коррекции, однако эффективность зависит от техники проведения процедуры.
Таким образом, на сегодняшний день коррекция рубцов постакне остается достаточно сложной задачей, в решении которой наибольшую перспективу имеют комбинированные методы.
Материал и методы
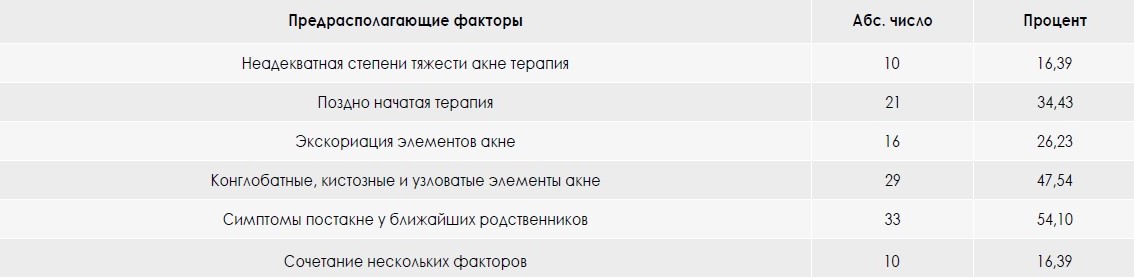
Под наблюдением находились 61 пациент с различными проявлениями постакне. Среди них 21 (34,44 %) мужчина и 40 (65,57 %) женщин. Возраст варьировал от 18 до 26 лет. Медиана возраста составила 22,21 ± 2,55 года. При исследовании семейного анамнеза было выявлено, что у 39 (63,92 %) пациентов отмечали наличие поствоспалительных явлений постакне различной степени выраженности у ближайших родственников, 14 (23 %) пациентов отметили склонность к формированию
гипертрофических или келоидных рубцов у родных, 34 (55,71 %) пациента указали на наличие тяжелых форм акне в семейном анамнезе (табл. 1).
Таблица 1. Классификация рубцов постакне

Были сформированы две группы, каждая из которых подразделялась на две подгруппы.
Группа 1 – пациенты с атрофическими рубцами постакне (32 человека):
• группа 1A (сравнения) – 16 пациентов, которым проводилась коррекция рубцовых деформаций методом фракционного фототермолиза;
• группа 1Б (основная) – 16 пациентов, которым проводилась терапия методом RF-микроигл.
Группа 2 – пациенты с гипертрофическими рубцами постакне (29 человек):
• группа 2A (сравнения) – 14 пациентов, которым проводилась коррекция рубцовых деформаций методом фракционного фототермолиза;
• группа 2Б (основная) – 15 пациентов, которым проводилась терапия методом RF-микроигл.
В подгруппах Б проводилась фракционная радиочастотная микроигольчатая терапия (аппарат ScarLet RF; рег. уд. № РЗН 2013/269). Метод основан на механическом повреждении тканей путем введения микроигл на заданную глубину от 1,8 до 3,5 мм и дальнейшем прохождении радиочастотной волны с плотностью энергии до 185 Дж/см2. Средняя температура прогрева тканей – 55–60 ℃. Средняя мощность излучения – 40 Вт. Частота – 2 МГц. В зависимости от заданного режима уровень энергии варьируется от 2 до 20 Дж.
Пациенты групп 1А и 2А получали терапию методом фракционного фототермолиза с помощью аппарата Palomar Icon 1540 (Palomar Medical Technologies, США; рег. уд. № ФСЗ 2008/02106) при следующих параметрах: диаметр пятна – 10 мм, длительность импульса – 1,5 мс, плотность энергии – 6,5 Дж/см2. Выполнялся один проход с 50 %-ным перекрытием импульсов. В последующие сеансы плотность энергии увеличивали на 0,5 Дж/см2 длительность импульса повышали до 3–6 мс. Курс лечения составлял шесть процедур раз в 4 недели. Длительность курса – 6 месяцев.
Оценку изменений в эпидермально-дермальных слоях кожи проводили на ультразвуковом сканере IU 22 фирмы Philips, работающем в режиме реального времени и оснащенным мультичастотным линейным электронным преобразователем (датчиком) с частотой колебания до 17 Мгц (Германия).
Результаты исследования
Для оценки изменений эпидермо-дермальной структуры кожи под воздействием различных физиотерапевтических методик был применен метод ультразвуковой сонографии при помощи УЗ-сканера JU‑22 (Philips, Германия).
При обследовании пациентов с атрофическими рубцами (группа 1) до начала лечения было выявлено уменьшение толщины эпидермиса и дермы. Эхогенность дермы повышена (соединительная ткань), в глубоких слоях визуализирован гиперэхогенный тяж, дифференциация на слои отсутствовала. Граница эпидермиса и дермы четкая. Эхогенность эпидермиса не изменена. Контур поверхности эпидермиса неровный, прерывистый (рис. 2, 3).
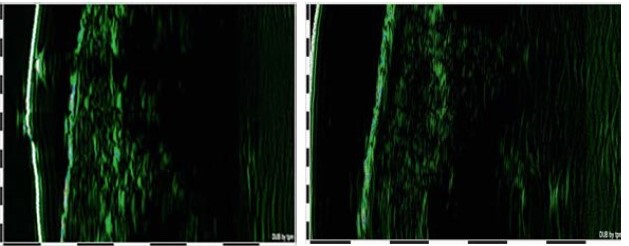
Рисунок 2. Сканограмма атрофического рубца до и после коррекции RF-микроиглами
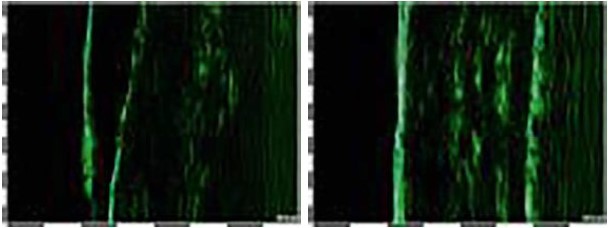
Рисунок 3. Сканограмма атрофического рубца до и после применения метода неабляционного фракционного фототермолиза
При обследовании пациентов с гипертрофическими рубцами (группа 2) отмечено выраженное увеличение толщины дермы и незначительное уменьшение толщины эпидермиса. Граница эпидермиса и дермы четкая. Дерма пониженной эхогенности, гетерогенной структуры, с большим количеством включений сниженной эхогенности с четкими контурами. Отмечено увеличение эхогенности эпидермиса (рис. 4, 5).
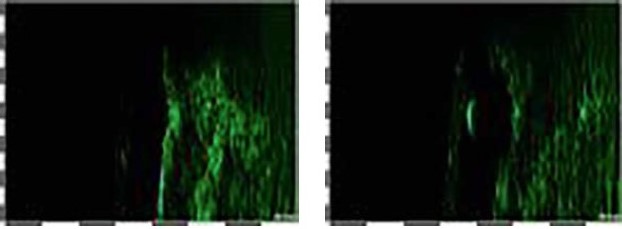
Рисунок 4. Сканограмма гипертрофического рубца до и после применения метода RF-микроигл
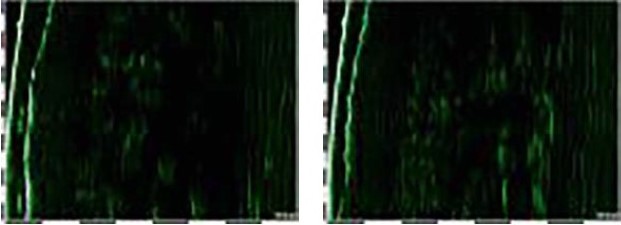
Рисунок 5. Сканограмма гипертрофического рубца до и после применения метода неабляционного фракционного фототермолиза
Как видно из табл. 2, у пациентов группы 1Б по результатам шести процедур коррекции атрофических рубцовых деформаций методом RF-микроигл было выявлено значительное снижение показателя акустической плотности эпидермиса на 53,35 % (с 158,86 ± 4,25 до 74,11 ± 4,14 Дж/м3) и дермы – на 43,38 % (с 15,40 ± 0,33 до 8,72 ± 0,60 Дж/м3).
Таблица 2. Основные предикторы симптомокомплекса «постакне» (n = 61)
Положительная динамика по результатам ультразвукового сканирования наблюдалась и в группе 1А, пациенты которой получали терапию методом фракционного фототермолиза, однако была менее выражена. Снижение акустической плотности эпидермиса и дермы в этой группе составило 21,71 и 18,02 % соответственно.
При исследовании изменения толщины эпидермиса и дермы под воздействием различных физиотерапевтических методик было выявлено, что в группе 2Б толщина
эпидермиса увеличилась на 36,69 % (с 75,36 ± 1,61 до 103,01 ± 1,10 мкм), а дермы – на 16,22 % (с 3 110,87 ± 11,35 до 3 615,52 ± 14,75 мкм). Изменения тех же показателей
в группе 1Б составило 27,74 и 2,73 % соответственно.
В результате применения методики RF-микроигл на сканограмме было выявлено выравнивание контура поверхности эпидермиса, граница эпидермиса и дермы оставалась
четкой. В дерме отмечено снижение эхосигналов при нормальном их распределении, отсутствовала дифференциация на слои, гиперэхогенный тяж не определялся. Приведенные изменения ультразвуковой картины, вероятно, свидетельствуют о частичном рассасывании рубца.
У пациентов группы 1А, получавших терапию методом неабляционного фракционного фототермолиза, была выявлена тенденция к улучшению ультрасонографической картины.
При обследовании пациентов с гипертрофическими рубцами, получавших терапию методом RF-микроигл, было выявлено увеличение толщины эпидермиса на 47,70 % (с 79,14 ± 1,13 до 116,89 ± 2,81 мкм) и уменьшение толщины дермы на 13,85 % (с 4 198,83 ± 12,61 до 3 617,23 ± 12,38 мкм). Изменения параметров линейных размеров ткани гипертрофического рубца у пациентов группы 2А достигли 26,22 % (с 81,32 ± 2,19 до 102,64 ± 2,33 мкм) в эпидермисе и 4,83 % (с 4 150,74 ± 11,45 до 3 950,39 ± 12,72) –
в дерме. У пациентов группы 2Б было отмечено выраженное снижение акустической плотности. Изменение данного параметра в эпидермисе составило 40,23 % (с 97,10 ± 2,86 до 58,04 ± 2,21 Дж м3), а в дерме – 34,79 % (с 17,59 ± 1,66 до 11,47 ± 1,71 Дж м3). У пациентов, получавших терапию методом неабляционного фракционного фототермолиза, изменение данного параметра составило 16,30 % (с 99,67 ± 2,67 до 83,42 ± 2,41 Дж м3) в эпидермисе и 29,14 % (с 18,36 ± 1,55 до 13,01 ± 1,21 Дж/м3) – в дерме, что также можно считать достоверно значимым результатом (табл. 3).
Таблица 3. Влияние различных физиотерапевтических методов на эпидермодермальную структуру кожи у пациентов с атрофическими рубцами постакне по результатам ультразвукового сканирования
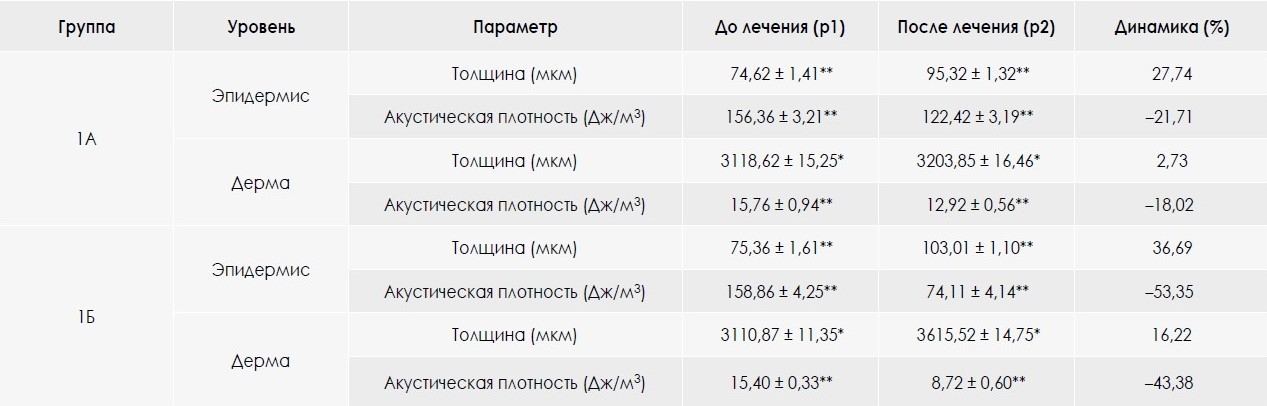
Примечание: p1 – сравнение с нормой; p2 – сравнение с показателями до лечения; * – р < 0,050; ** – р < 0,010; *** – р < 0,001
При анализе сканограмм, полученных от пациентов обеих групп, выявлено значительное уменьшение эхогенности эпидермиса и увеличение эхогенности дермы (рис. 4, 5).
Выводы
Таким образом, по результатам ультразвукового исследования было выявлено, что и метод применения RF-микроигл, и фракционный фототермолиз оказывают положительное
влияние на эпидермодермальную структуру кожи, что выражается в приближении показателей акустической плотности и толщины эпидермиса и дермы к нормальным
значениям. Наиболее выраженный положительный эффект у обоих методов отмечен при коррекции гипертрофических рубцов постакне. При анализе результатов коррекции атрофических рубцов более выраженная положительная динамика наблюдлась после применения RF-микроигл.
Источник:
Колчева П. С., Талыбова А. М., Стенько А. Г. Инновационные методы в лечении пациентов с атрофическими рубцами постакне. Медицинский алфавит.2020; (6):47–51. https://doi.org/10.33667/2078-5631-2020-6-47–51
прочитано
9423
раза